「防護員,我晨操小腿好痛喔,一個月前就開始了,我想說冰一冰就沒事了,但比賽快到了教練開始加量,我這兩個禮拜越來越痛,我還能練嗎?但快要比賽了,我不能停,怎麼辦?」
許多數人會認為運動防護員工作最大的挑戰是骨折脫臼等的急性傷害,但其實這類的傷要判別運動員是否可以繼續練習或比賽並不困難,也相對有機會得到完整的復健空間,而最難且最不容易協助運動員做完整評估與復健的反而是沒痛到不能動的慢性傷害,而其中,脛骨內側壓力症候群 (Medial tibial stress syndrome, MTSS) 更是需要長期反覆跑跳運動員的惡夢,因為,其不適感與症狀是慢慢開始加重的,對於每天都須面對「要練還要休」的運動員與他的防護員來說,這個決定就會有相當的考驗。

脛骨內側壓力症候群是個相當棘手的慢性傷害,許多時候,因為我們找不到為何有些選手在換訓練模式、場地等狀況會比其他選手容易產生脛骨內側壓力症候群,所以除了在運動員開始抱怨有症狀時降低運動量與症狀處理外,多是採散彈式的全動力鍊肌力強化或換鞋(鞋墊),但因為效果相當有限,也無法由「預防」的概念出發。
讓我們退一步來做積極預防,如同預防運動傷害,從何下手 – Step 1. 找出問題在哪?提到的,找出風險因子,及早提出預防策略,或許可更有效率的減少被動等待傷害發生後「練與休」間決定的為難,也減少帶著傷訓練越來越嚴重,甚至產生更嚴重或代償出其他傷害。
好發族群與機轉
脛骨內側壓力症候群好發於運動員與運動愛好者族群。導致脛骨內側壓力症候群的明確原因尚且未知,但過去資料中認為此類慢性傷害與位在脛骨前方的伸肌肌群過度使用有關,當這些肌肉過度使用,將反覆拉扯肌肉起始點的脛骨端而產生疼痛。
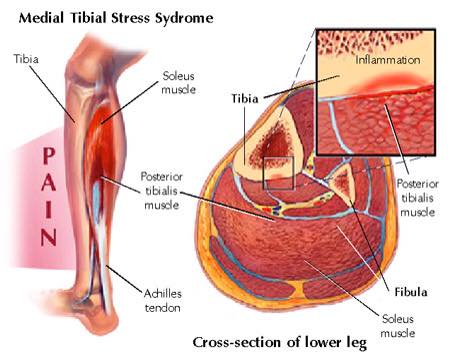
風險因子
藉由了解產生脛骨內側壓力症候群的關鍵風險因子,可協助我們提早發現運動員的問題,進而依照個人的情況設計傷害預防計畫。
Hamstra-Wright (2015) 的統合性分析研究搜尋相關研究,集結研究結果、檢視並分析各種發展出脛骨內側壓力症候群因子。若風險因子的平均與標準差 (standard deviations) 大於等與 3 倍,作者就將其納入這篇統合性分析中。
共有 9 個風險因子達到這個篩選標準
- 身體質量指數 (body mass index)
- 舟狀骨下墜 (navicular drop)
- 踝關節蹠屈角度 (ankle plantarflexion ROM)
- 髖關節外轉角度 (hip external rotation ROM)
- 踝關節背屈角度 (ankle dorsiflexion ROM)
- Q-angle
- 髖關節內轉角度 (hip internal ROM)
- 踝關節內翻角度 (ankle inversion ROM)
- 踝關節外翻角度 (ankle eversion ROM)
分別來看這九個因子,分析結果發現脛骨內側壓力症候群的患者與控制組比較,其:
-
BMI 較高
-
舟狀骨下墜 (navicular drop) 較多
-
踝關節蹠屈角度 (ankle plantarflexion ROM) 較大
-
髖關節外轉角度 (hip external rotation ROM) 較大
而Q角度與踝關節背屈角度與脛骨內側壓力症候群的風險無關
OK,讓我看看這些資訊對我們臨床工作有什麼意義,面對有不同風險因子的運動員,又有什麼不同的預防策略。
BMI 較高的運動員
計算 BMI 裡頭的數據並沒有另外測量體脂肪,所以單純是以 BMI 去看發生脛骨內側壓力症候群的風險高低,所以可能在運動員族群中因為肌肉量高所產生的高 BMI 也在討論的範疇中。
高 BMI 造成脛骨內側壓力症候群的原因可能是因為在負重時脛骨的彎曲 (有凸面與凹面),這樣的應力之下會影響成骨與嗜骨作用的平衡性。但是因為骨頭也會因為訓練適應而更加強壯
因此針對高 BMI 的運動員,他們的訓練適應時間需要較低 BMI的運動員長,可能就可以避免脛骨內側壓力症候群發生。
舟狀骨下墜:低足弓的運動員
Navicular drop 與足弓高度為負相關,所以若是下墜越多足弓則越低。過去研究發現,在跑步時,navicular drop 與脛骨內旋相關(較高足弓者會有較多的脛骨內旋)。Navicular drop 也常用來測量 pronation,因為後足外翻也是 pronation 的一部分。然而 pronation 被認為是在跑步時緩衝衝擊力的保護機制之一,所以若是原本就是屬於在低足弓狀態者,因為他們無法有足夠的脛骨內旋的空間,進而減少吸震的能力,使脛骨受的力提高。
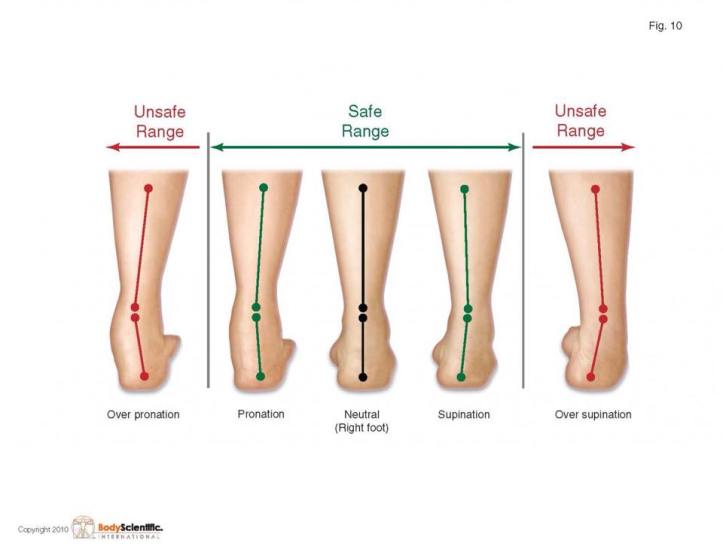
由於 navicular drop 與足部的小肌群疲勞有關,建議將足部肌群的訓練運動加入脛骨內側壓力症候群的治療運動中。
運動員踝關節蹠屈角度較大
有叫大蹠屈角度者可能會傾向是前足著地的跑法,這樣會使脛骨中後的肌群承受較大張力。
這個角度也可能是伴隨 navicular drop 產生的,在跑步的站立期 (stand phase) 的前1/2是pronation 出現的時期,當我們的足弓較低時,我們可能會多用大腳趾做推蹬 (push off),而較多的 push off 就會產生較大的蹠屈角度,也可能產生背屈肌群的伸展。就解剖構造的角度考量
多訓練脛前肌與控制在蹠屈末端角度時的肌群的離心收縮肌力,可能是在預防與復健運動中重要的考量。
最後,關於增加 hip external rotation ROM與脛骨內側壓力症候群風險的機制尚不清楚。
或許我們也可以在運動前身體檢查 (Pre-participation examination, PPE) 時就檢測出這些生物力學類的風險因子,以協助高風險運動員們設計預防性計畫,當我們遇到運動員有這類的風險因子時,需針對這些風險因子設計個人化的預防計畫或復健計畫,更有效率的治療或預防脛骨內側壓力症候群。
參考文獻:
Hamstra-Wright, K., Huxel Bliven, K., & Bay, C. (2014). Risk factors for medial tibial stress syndrome in physically active individuals such as runners and military personnel: a systematic review and meta-analysis British Journal of Sports Medicine DOI: 10.1136/bjsports-2014-093462
圖片來源:
http://manchestersportspodiatry.co.uk/shin-splints/
http://www.watertownwellness.com/Chiropractic/shin_splint.html
延伸閱讀:預防運動傷害,從何下手 – Step 1. 找出問題在哪?
